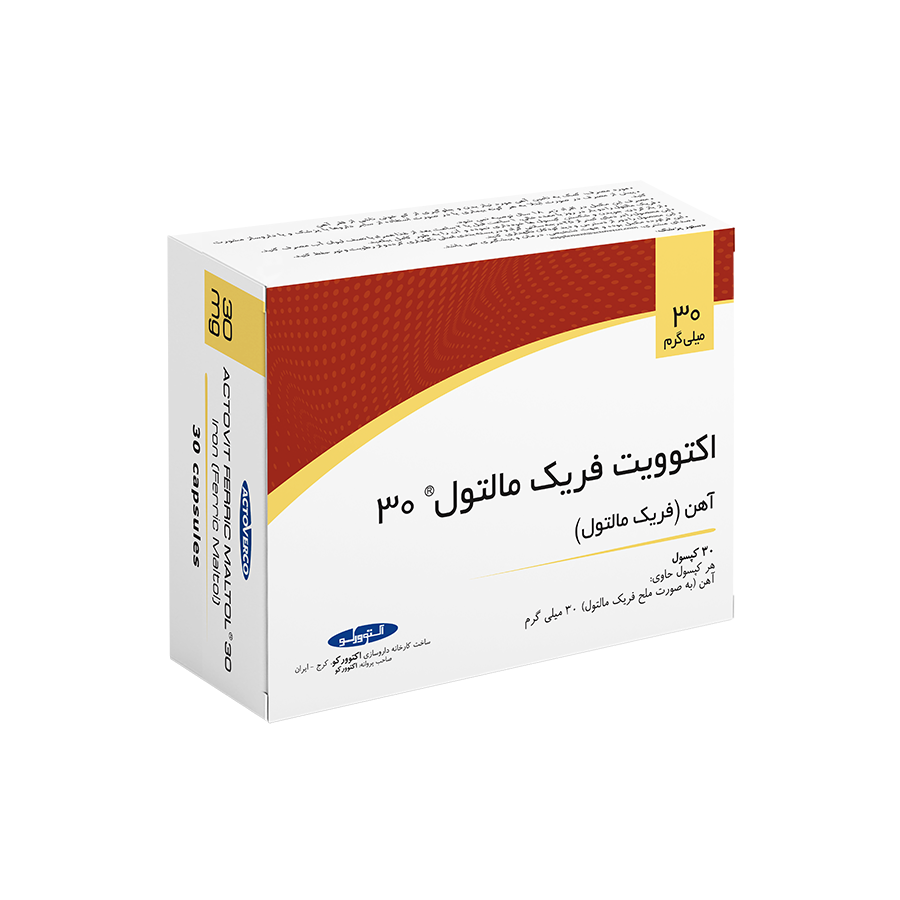
زخم پا یکی از عوارض شایع دیابت است و میتواند تمام افراد مبتلا به این بیماری را درگیر کند. این زخمها معمولا به دلیل آسیب عصبی، گردش خون ضعیف، قند خون بالا و تحریکپذیری پا ایجاد شده و بیشتر در ناحیه زیر انگشت شست و سینه پا مشاهده میشوند. البته ممکن است در موارد شدید، تا استخوان نیز گسترش پیدا کنند. اما خبر خوب این است که با مراقبت صحیح از پاها میتوان از ایجاد این زخمها و در موارد وخیمتر، قطع عضو، جلوگیری کرد. برای آشنایی بیشتر با زخم پای دیابتی و راهکارهای پیشگیری، مراقبت و درمان آنها ادامه مطلب را از دست ندهید.
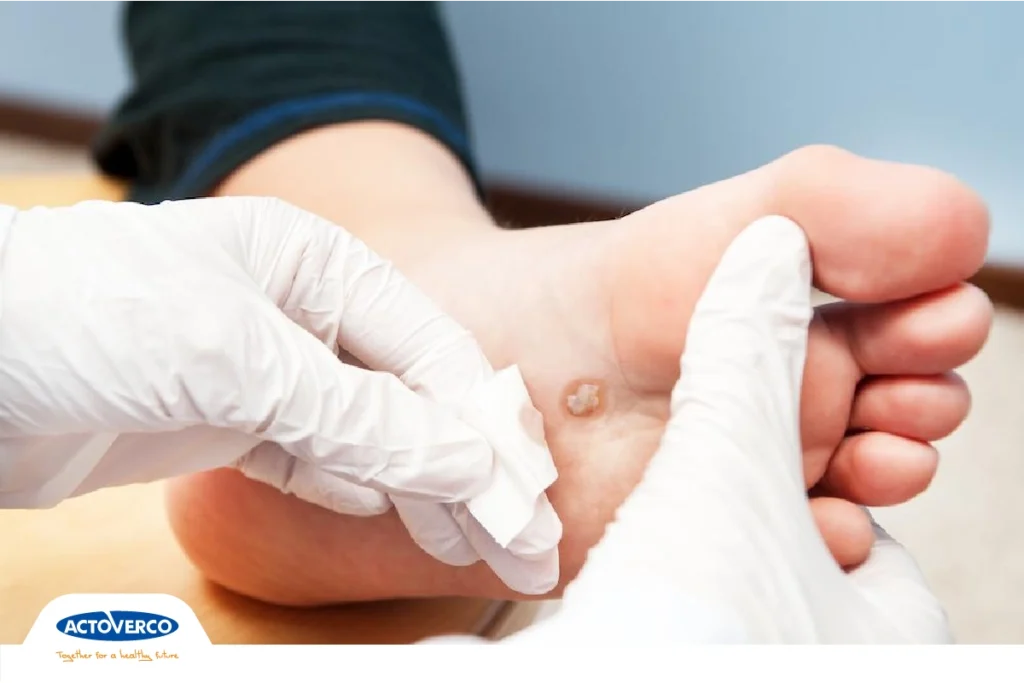
مراحل اولیه زخم پای دیابتی
ترشح از پا، که ممکن است جوراب را لکهدار کرده یا به کفش نشت پیدا کند، از مراحل اولیه زخم پای دیابتی است. تورم غیرمعمول، قرمزی و بوی نامطبوع از یک یا هر دو پا نیز از علائم شایع و اولیه این زخمها هستند.
البته در نظر داشته باشید که نشانههای زخم پا همیشه واضح نیستند و گاه تا زمانی که زخم عفونت نکند، هیچ علامتی دیده نمیشود. بنابراین در صورتی که متوجه هرگونه تغییر رنگ در پوست پا یا احساس درد در نواحی پینهبسته شدید، حتما با پزشک مشورت کنید.
حال اگر زخم پا پیشرفت کند و جدی شود، بافت سیاهرنگی به نام اسکار در اطراف آن ایجاد میشود. این، واضحترین نشانه یک زخم پای جدی است که به دلیل قطع جریان خون سالم به ناحیه اطراف آن، بروز میکند.
در برخی موارد نیز اطراف زخم، دچار قانقاریای جزئی یا کامل میشود. قانقاریا، همان مرگِ بافت است که به دلیل عفونت رخ میدهد و علائمی مثل ترشح بدبو، درد و بیحسی دارد.
انواع زخم پای دیابتی
پزشکان برای تعیین شدت زخم پای دیابتی، از سیستم طبقهبندی واگنر استفاده میکنند و بر این اساس این زخمها را از درجه 0 تا 5 دستهبندی میکنند.
| درجه شدت زخم | ویژگی زخم |
| 0 | در این حالت زخم باز وجود ندارد ولی ممکن است در گذشته زخمی وجود داشته و حالا بهبود یافته باشد. |
| 1 | در این حالت زخم سطحی است و به لایههای عمیقتر پوست نفوذ نکرده است. |
| 2 | در این حالت زخم عمیق است و به تاندون، استخوان یا کپسول مفصلی رسیده است. |
| 3 | در این حالت زخم بافتهای عمیقتر را درگیر کرده و باعث آبسه، عفونت استخوان یا التهاب تاندونها شده است. |
| 4 | در این حالت زخم منجر به قانقاریا در بخشی از پنجه یا پاشنه پا شده میشود. |
| 5 | در این حالت قانقاریا تمام پا را درگیر کرده است. |
زخم ساق پای دیابتی
زخمهای دیابتی ساق پا، معمولا در نزدیکی قوزک پا تشکیل میشوند و لبههایی نامنظم دارند. این زخمها ممکن است الگوی وریدی داشته باشند و در اثر گردش خون ضعیف، که معمولا با فشار خون بالا در ارتباط است، به وجود بیایند. افراد مبتلا به این زخمها، ممکن است علائم زیر را تجربه کنند:
- احساس خستگی در پاها
- احساس درد در پاها
- ورم پاها
- تیره شدن پوست اطراف زخم
درمان زخم پای دیابتی
برای بهبود و مدیریت زخم پای دیابتی، دو مسیر درمانی وجود دارد:
- درمانهای پزشکی مانند مصرف دارو تحت نظر پزشک یا حتی جراحی
- مجموعهای از مراقبتها و اقدامات خانگی
این که کدام مسیر برای شما مناسب است، به شدت زخم و نظر پزشک بستگی دارد. با این حال در ادامه، خلاصهای از هر دو روش درمانی را در دو جدول مجزا مورد بررسی قرار دادهایم.
مراقبت از زخم پای دیابتی در خانه
مراقبتهای خانگی بخش مهمی از روند درمان زخم پای دیابتی هستند. این مراقبتها، میتوانند به پیشگیری از تشدید و عفونت زخم، تسریع بهبود و کاهش احتمال بستری و قطع عضو کمک کنند. در جدول زیر، مهمترین مراقبتهای خانگی از زخم پای دیابتی آمده است.
| اقدام خانگی | توضیحات |
| کاهش فشار از روی زخم | زخم پا تا حدی به دلیل فشار زیاد روی یک نقطه ایجاد میشود. استفاده از کفشهای مخصوص، بریس، ویلچر یا عصا میتواند به کاهش این فشار و بهبود زخم کمک کند. |
| انتخاب کفش مناسب | کفشی که میپوشید، نباید به یک نقطه از پا فشار زیادی وارد کند.کفشهای پارچهای یا چرمی گزینه مناسبتری هستند. کفشی انتخاب کنید که بند یا سگک داشته و بهراحتی قابلتنظیم باشد.کفشهایی با پنجه باریک یا جلوی باز، مانند کفش پاشنهبلند، دمپایی لاانگشتی یا صندل نپوشید.با پای برهنه راه نروید. |
| مراقبت از زخم و پانسمانها | زخم را تمیز و پانسمانشده نگه دارید و هر روز پانسمان را عوض کنید. بهتر است برای این کار از پزشک یا پرستار کمک بگیرید. |
درمانهای پزشکی زخم پای دیابتی
اگر زخم پای دیابتی پیشرفت کند و راهکارهای اولیه کارساز نباشند، مراجعه به پزشک و اقدامات پزشکی ضرورت مییابد. جدول زیر مهمترین درمانهای پزشکی را به طور خلاصه معرفی میکند.
| نوع درمان | توضیحات |
| داروهای ضدپلاکت و ضدانعقاد | اگر با وجود درمانهای پیشگیرانه و مراقبتهای خانگی عفونت پیشرفت کند، ممکن است پزشک این دسته از داروها را تجویز کند. |
| دبریدمان (برداشتن بافت مرده) | روشی برای از بین بردن بافتها و پوستهای مرده است و حتما باید توسط پزشک یا پرستار انجام شود. |
| کنترل قند خون | کنترل قند خون به بهبود سریعتر زخم کمک میکند و توان بدن برای مقابله با عفونتها را افزایش میدهد. گلوکوفاژ (متفورمین) یکی از داروهایی است که ممکن است به این منظور، توسط پزشک تجویز شود. این داروی موردتایید FDA، یکی از محصولات شرکت داروسازی اکتوورکو است و عوارض جانبی نادر و خفیفی دارد. |
| تصویربرداری (X-ray) | نمونهبرداری از بافت اطراف زخم برای بررسی احتمال عفونت استخوان و در موارد مشکوک به عفونتهای شدید انجام میشود. |
| جراحی | در اغلب موارد نیازی به جراحی مستقیم روی زخم نخواهد بود. اما اگر هیچ گزینه درمانی دیگری نتواند به بهبود زخم کمک کند، جراحی میتواند مانع از تشدید زخم و قطع عضو شود. |
دبریدمان زخم پای دیابتی
دبریدمان، یکی از درمانهای پزشکی زخم پای دیابتی است. این روشِ درمانی، بافتها و پوست مرده را از بین میبرد و حتما باید توسط فرد متخصص انجام شود؛ در غیر این صورت ممکن است ناحیه زخم آسیب ببیند. مراحل انجام دبریدمان زخم پای دیابتی به شرح زیر است:
- در ابتدا پوست اطراف زخم کاملا تمیز و ضدعفونی میشود.
- سپس برای بررسی عمق زخم و وجود یا عدم وجود جسم خارجی در آن، از یک ابزار فلزی استفاده میشود.
- در مرحله بعد پزشک یا پرستار بافت مرده را جدا میکند و زخم را شستشو میدهد.
توجه کنید که بعد از انجام دبریدمان، ممکن است زخم بزرگتر و عمیقتر به نظر برسد. اما اگر رنگ آن قرمز یا صورتی باشد، احتمال بهبودی بسیار بیشتر از زمانی است که زخم کمرنگ شده یا به رنگ بنفش یا سیاه درآمده باشد.
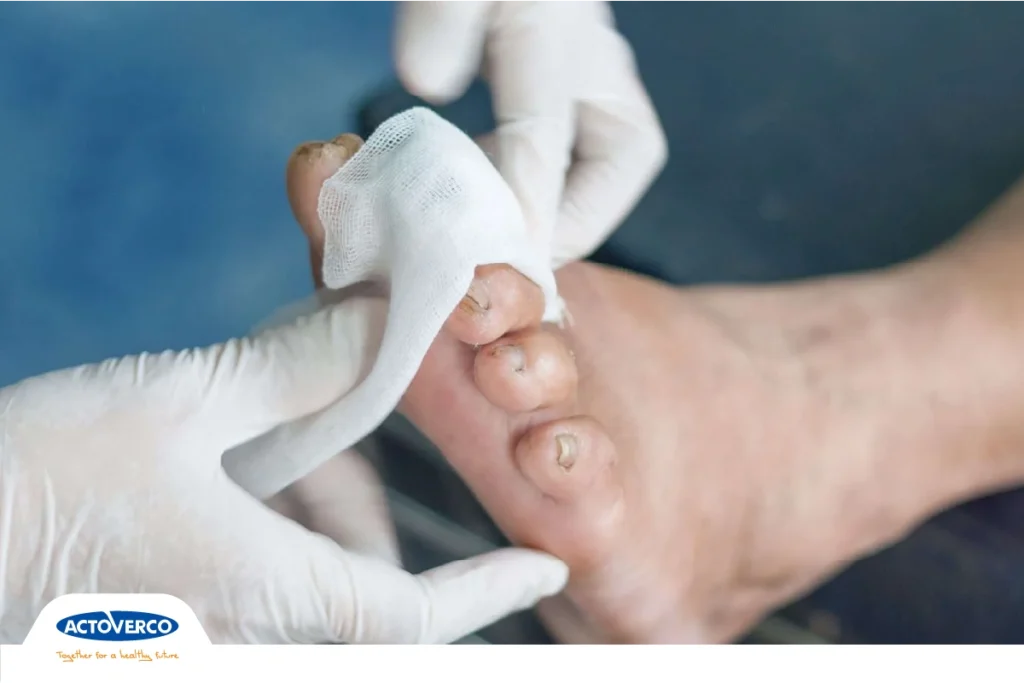
آنتی بیوتیک برای زخم پای دیابتی
اگر زخم پای دیابتی دچار عفونت نشود، معمولا نیازی به مصرف آنتیبیوتیک نیست. اما در صورت بروز عفونت، پزشک در اغلب موارد درمان با آنتیبیوتیک را آغاز میکند. حال اگر عفونت خفیف و محدود باشد، معمولا مصرف یک دوره آنتیبیوتیک خوراکی کافی خواهد بود. اما اگر پای عفونتی شدیدتر در میان باشد، پزشک از آنتیبیوتیکهای گستردهاثر کمک میگیرد. این دسته از آنتیبیوتیکها روی طیف گستردهای از باکتریها اثر میگذارند و بر اساس شدت عفونت و نوع باکتری انتخاب میشوند.
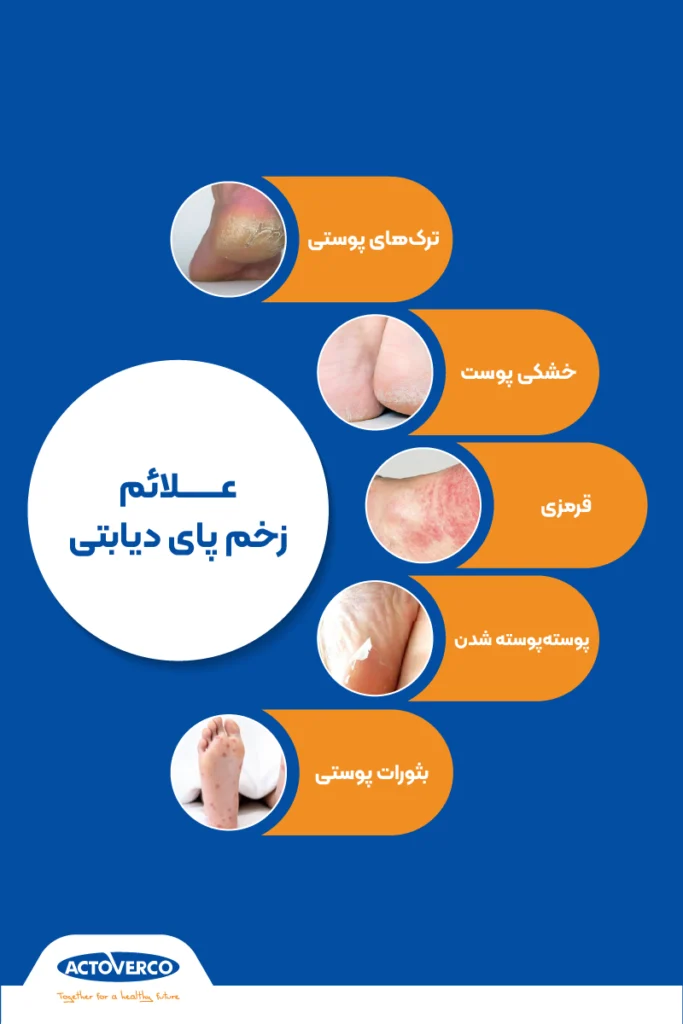
علائم زخم پای دیابتی
علائم زیر نشاندهنده ایجاد زخم دیابتی روی پوست هستند:
- ترکهای پوستی
- خشکی پوست
- قرمزی
- پوستهپوسته شدن
- بثورات پوستی
اگر زخم دیابتی تشدید شود، ممکن است گسترش پیدا کند، به عمق بیشتری نفوذ کند و حتی در موارد وخیم به استخوان برسد. زخمهای وخیم دیابتی چنین ویژگیهایی دارند:
- دارای پینه هستند؛
- ترشح دارند (این نشاندهنده عفونت است)؛
- تغییر رنگ میدهند؛
- در مرکز خود هالهای سخت و ضخیم دارند؛
- بوی نامطبوع میدهند.
عفونت زخم پای دیابتی
زخم پای دیابتی ممکن است عفونت کند. حال در برخی موارد این عفونت از بین نمیرود و پزشک، ناگزیر به قطع بخشی از پا یا انگشتان میشود. جالب است بدانید که در ایالات متحده آمریکا، حدود 14 تا 24 درصد از بیمارانی که زخم پای عفونی دارند، به قطع عضو نیاز پیدا میکنند.
برای جلوگیری از زخم پای دیابتی چه کنیم؟
به طور کلی افراد مبتلا به دیابت، برای پیشگیری از بروز عوارض این بیماری باید دائما قند خون خود را کنترل کنند. اقدامات زیر نیز در پیشگیری از ایجاد زخم پای دیابتی موثر هستند:
- شستشوی روزانه پاها
- کوتاه نگه داشتن ناخنها (البته ناخنها نباید خیلی کوتاه باشند)
- خشک و مرطوب نگه داشتن پاها
- تعویض مرتب جورابها
- مراجعه به پزشک پا برای برداشتن میخچه و پینه
- استفاده از کفشهایی که کاملا اندازه پا باشند
توجه: زخمهای دیابتی پا ممکن است پس از درمان دوباره عود کنند. جای زخمها نیز ممکن است در صورت تحریک، دوباره عفونی شود. به همین دلیل ممکن است پزشک، استفاده از کفشهای مخصوص بیماران دیابتی را توصیه کند.
علت زخم پای دیابتی
از جمله علل شایع زخم پای دیابتی میتوان به موارد زیر اشاره کرد:
- آسیب عصبی که یکی از عوارض بلندمدت دیابت است و میتواند باعث از بین رفتن حس پاها شود. این آسیب عصبی، حساسیت پاها به درد را کاهش میدهد. در نتیجه ممکن است فرد متوجه ایجاد زخم نشود و در نهایت این زخمها به زخم پای دیابتی تبدیل شوند.
- گردش خون ضعیف که نوعی بیماری عروقی است و در آن خون کافی به پاها نمیرسد. این مشکل، میتواند روند بهبود زخمها را نیز کندتر کند.
- قند خون بالا که سرعت ترمیم زخمهای عفونی را کاهش میدهد. به همین دلیل کنترل قند خون برای افراد دیابتی بسیار مهم است.
- تحریکپذیری یا آسیبدیدگی پا
سخن پایانی
در این مطلب با زخم پای دیابتی به عنوان یکی از جدیترین عوارض دیابت آشنا شدیم و دیدیم که این زخمها در صورت بیتوجهی پیشرفت میکنند و حتی میتوانند به قطع عضو منجر شوند. با این حال مراجعه زودهنگام به پزشک، مراقبت صحیح و پرهیز از درمانهای خودسرانه میتواند روند بهبود آنها را سرعت ببخشد و از عوارض جدی پیشگیری کند.
با این اوصاف اگر دیابت دارید، از همین امروز مراقبت از پاها را جدی بگیرید و در صورت مشاهده هرگونه تغییر یا زخم، بدون تاخیر به پزشک مراجعه کنید.
منابع: healthline، webmd، medlineplus، webmd